

ST上昇型急性心筋梗塞の診療に関するガイドライン(2013年改訂版)
Guidelines for the management of patients with ST-elevation acute myocardial infarction
(JCS 2013)
クラス I
・VF,無脈性VT に対して,非同期下,電気ショックを
行う.初回のエネルギー量は,二相性なら除細動器メー
カーの推奨エネルギー(120~200 J)に設定する.
単相性なら360 J に設定する.二相性で除細動器メー
カーの推奨エネルギーが不明の場合には最大量を設定
する.2 回目以降の電気ショックのエネルギーは1 回
目と少なくとも同等かそれ以上の出力の設定を考慮す
る. レベルB
・VF,無脈性VT 患者に対して除細動器が準備できるま
では心肺蘇生(胸骨圧迫)を行う. レベルB
クラス IIa
・少なくとも1 回の電気ショックを行い,2 分間の心肺
蘇生を行ってもVF,無脈性VT が持続している場合,
血管収縮薬(アドレナリン1mg またはバソプレシン
40 単位)投与を考慮し,その後,再度電気ショック
を行う. レベルA
・電気ショック,心肺蘇生,そして血管収縮薬に反応し
ないVF, 無脈性VT に対しては, アミオダロン
300mg または5 mg/kg 投与を考慮し,その後,再度
電気ショックを行う. レベルA
・VF が停止したあと,電解質,酸塩基平衡を是正する.
(血清カリウム> 4.0mEq/L,血清マグネシウム>
2.0mg/dL を維持) レベルC
クラス IIb
・電気ショックによって停止しないVF,無脈性VT に対
して,ニフェカラント0.15~0.3mg/kg 静注を考慮し,
その後,再度電気ショックを行う. レベルC
・電気ショック,心肺蘇生,そして血管収縮薬に反応し
ないVF,無脈性VT に対しては,アミオダロンまたは
ニフェカラントが使用できない場合,リドカインの投
与を考慮し,その後,再度電気ショックを行う.レベルB
・QT 延長に伴ったtorsades de pointes に硫酸マグネシウムを投与する. レベルB
・STEMI が確認されている患者では,電気ショック,心
肺蘇生,血管収縮薬によって反応しないVF,無脈性
VT に対しては,心肺蘇生を継続しながら経皮的心肺
補助装置(percutaneous cardiopulmonary support
system:PCPS)などによって体外循環を確立させ,
PCI による緊急血行再建術を考慮する. レベルB
クラス III
・VF,無脈性VT を予防するために抗不整脈薬または硫
酸マグネシウムを投与する. レベルA
・VF,無脈性VT に対して,非同期下,電気ショックを
行う.初回のエネルギー量は,二相性なら除細動器メー
カーの推奨エネルギー(120~200 J)に設定する.
単相性なら360 J に設定する.二相性で除細動器メー
カーの推奨エネルギーが不明の場合には最大量を設定
する.2 回目以降の電気ショックのエネルギーは1 回
目と少なくとも同等かそれ以上の出力の設定を考慮す
る. レベルB
・VF,無脈性VT 患者に対して除細動器が準備できるま
では心肺蘇生(胸骨圧迫)を行う. レベルB
クラス IIa
・少なくとも1 回の電気ショックを行い,2 分間の心肺
蘇生を行ってもVF,無脈性VT が持続している場合,
血管収縮薬(アドレナリン1mg またはバソプレシン
40 単位)投与を考慮し,その後,再度電気ショック
を行う. レベルA
・電気ショック,心肺蘇生,そして血管収縮薬に反応し
ないVF, 無脈性VT に対しては, アミオダロン
300mg または5 mg/kg 投与を考慮し,その後,再度
電気ショックを行う. レベルA
・VF が停止したあと,電解質,酸塩基平衡を是正する.
(血清カリウム> 4.0mEq/L,血清マグネシウム>
2.0mg/dL を維持) レベルC
クラス IIb
・電気ショックによって停止しないVF,無脈性VT に対
して,ニフェカラント0.15~0.3mg/kg 静注を考慮し,
その後,再度電気ショックを行う. レベルC
・電気ショック,心肺蘇生,そして血管収縮薬に反応し
ないVF,無脈性VT に対しては,アミオダロンまたは
ニフェカラントが使用できない場合,リドカインの投
与を考慮し,その後,再度電気ショックを行う.レベルB
・QT 延長に伴ったtorsades de pointes に硫酸マグネシウムを投与する. レベルB
・STEMI が確認されている患者では,電気ショック,心
肺蘇生,血管収縮薬によって反応しないVF,無脈性
VT に対しては,心肺蘇生を継続しながら経皮的心肺
補助装置(percutaneous cardiopulmonary support
system:PCPS)などによって体外循環を確立させ,
PCI による緊急血行再建術を考慮する. レベルB
クラス III
・VF,無脈性VT を予防するために抗不整脈薬または硫
酸マグネシウムを投与する. レベルA
大声で助けを呼ぶ,救急対応システムに通報
心静止,無脈性電気活動のアルゴリズム
• 自己心拍再開の徴候がない場合は心静止,無脈性電気活動のアルゴリズムへ進む
CPR を2 分間実施
・アミオダロン,ニフェカラント
・治療可能な原因を治療
CPR を2 分間実施
・静脈路,骨髄路の確保
CPR を2 分間実施
・アドレナリンを 3 ~ 5 分ごとに投与
・高度な気道確保器具,呼気CO2モニター の使用を考慮
ショック適応のリズムか?
ショック ショック ショック
心肺蘇生(CPR)を開始
・酸素を投与 ・モニター,除細動器を装着
心静止,無脈性電気活動
ショック適応のリズムか?
心室細動,無脈性心室頻拍
はい はい いいえ
ショック適応のリズムか?
はい いいえ いいえ
図8 成人の心停止
心静止,無脈性電気活動のアルゴリズム
• 自己心拍再開の徴候がない場合は心静止,無脈性電気活動のアルゴリズムへ進む
CPR を2 分間実施
・アミオダロン,ニフェカラント
・治療可能な原因を治療
CPR を2 分間実施
・静脈路,骨髄路の確保
CPR を2 分間実施
・アドレナリンを 3 ~ 5 分ごとに投与
・高度な気道確保器具,呼気CO2モニター の使用を考慮
ショック適応のリズムか?
ショック ショック ショック
心肺蘇生(CPR)を開始
・酸素を投与 ・モニター,除細動器を装着
心静止,無脈性電気活動
ショック適応のリズムか?
心室細動,無脈性心室頻拍
はい はい いいえ
ショック適応のリズムか?
はい いいえ いいえ
図8 成人の心停止
4.1.1 心室細動(ventricular fibrillation:VF),無脈性心室頻拍(ventricular tachycardia:VT)
心原性ショックや重症心不全症状を伴わないで出現するVF は一次性VF(primary VF)と呼ばれ,急性心筋梗塞発症4 時間以内に生じることが多く421-424)
,発症24 時間以内の早期死亡の原因となるが425-427),除細動器を用いて除細動に成功すれば長期予後には影響しない.一方,心原性ショックや重症心不全
症状に伴うVF は二次性VF(secondary VF)と呼ばれ,その50 %が心筋梗塞発症12時間以降に出現するとされ一次性 VF と比較して遅く出現するが予後
は不良である.病院へ搬送され,早期診断,そしてPCI を中心とする再灌流療法が行われ,ICU,CCU管理,VF 発症早期の除細動治療が行われる現在で
は,VFは院内の死因としては一般的ではなくなりつつある.急性心筋梗塞後のβ 遮断薬の投与もまたVF 発生を有意に減少させている.
リドカインの予防的投与はVF 発生を減少させるが,ISIS-3 やメタ解析では,リドカインにより死亡率は増加したため予防的投与は推奨されない345).III 群薬
であるアミオダロンは,急性心筋梗塞が疑われる患者に対する早期使用の効果が比較検討されたが,低用量では予後改善効果は認めず,高用量では死亡
率が増加した428).ソタロールについては十分な検討が行われていない.
多くの比較試験やメタ解析が行われたが,抗不整脈薬の予防的投与は悪性心室頻脈性不整脈の発生減少効果は認めるものの,院内死亡,30 日または
60 日死亡などの転帰を改善させた報告はない.このように急性冠症候群や急性心筋梗塞が疑われる患者に対する抗不整脈薬の予防的投与は,病院内外を
問わず推奨されない.
血行動態や電気的な観点から禁忌でなければ,β 遮断薬の早期投与開始が望ましい.急性心筋梗塞患者に対するβ 遮断薬の静注投与は,一次性 VF 発
生を減少させた報告がある429).電解質異常はVF 発生を助長するため,低マグネシウム血症や低カリウム血症の是正が推奨される.しかし,急性心筋梗塞
患者に対する硫酸マグネシウムのルーチン投与は死亡率改善効果が示されなかったため162),用いるべきではない.58000例以上を登録したISIS-4研究で
は,急性心筋梗塞患者および急性心筋梗塞が疑われる患者において発症4 時間以内に硫酸マグネシウムの予防的投与の効果が検討されたが,死亡率の
増加傾向を認めた.
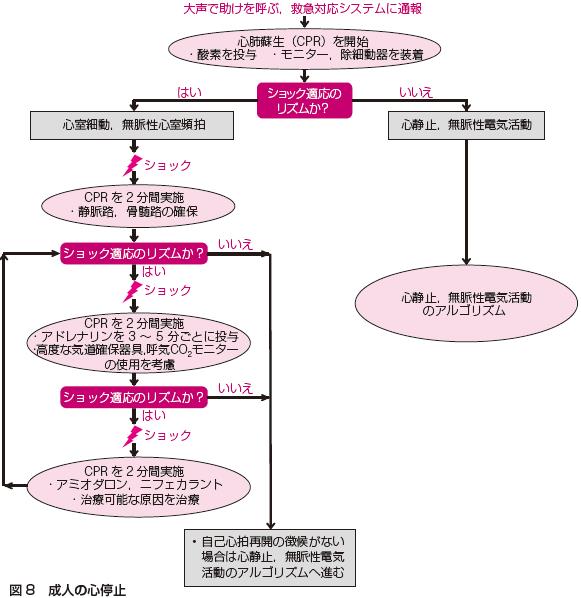
図8 にVF 発症時のアルゴリズムを示す.心停止患者にモニターを装着し,VF または無脈性VT が確認された場合,除細動器を準備しただちに除細動を行
う.除細動器が準備されるまでのあいだも絶え間ない胸骨圧迫を行う.1回目の除細動施行後,ただちに胸骨圧迫を再開し2 分間の心肺蘇生
(cardiopulmonary resuscitation:CPR)を行う.
現在,日本では二相性除細動器が普及しつつある.AHA ACLS2010 ガイドライン430) では,心室細動の除細動に要する初回エネルギー量は二相性の場合
は除細動器メーカーの推奨エネルギー(120~200 J)を,不明の場合は最大値に設定することが推奨されている.2 回目以降のエネルギー量は初回と同等,
またはエネルギー量の増量を考慮してもよい.単相性の場合は360 J で除細動し,2 回目以降も同量のエネルギーを使用する.1 回目の除細動を行い,2分
間のCPRを行ったあともVFや無脈性VTであった場合,2 回目の除細動後のCPR 中に血管収縮薬(アドレナリン1mg またはバソプレシン40 単位)の投与を行
う.
血管収縮薬の投与はその後3~5分おきに反復投与する.2 回目の除細動,CPR,血管収縮薬にも反応しない場合,3回目の除細動後のCPR中に抗不整
脈薬の投与を考慮する.AHA の2010 ガイドライン430) では,アミオダロンを急速静注し,その後,再度電気ショックを繰り返す治療法を推奨している.
アミオダロンの急速静注時の推奨投与量は300 mg あるいは5 mg/kg である.アミオダロンがない場合にはリドカインが考慮されるが,リドカインはアミオダ
ロンと比較し,自己心拍再開率を改善させた報告はない.硫酸マグネシウムの投与はQT 延長に関連したtorsades de pointes に使用を考慮すべきである.
日本で選択的K チャネル遮断薬として開発されたニフェカラントは,陰性変力作用を示さず抗不整脈作用を発揮することが期待されている.難治性,再発性
のVF およびVT に対して,ニフェカラントは有効であるという報告があり431,432),除細動後も遷延するVF に対してニフェカラントの投与も考慮する.電気ショック
抵抗性VF,無脈性VT に対するアミオダロンの静脈投与は,プラセボ,リドカインと比較して,入院までの短期生存を増加させることが報告されているが
433,434),いずれの研究においても生存退院率を増加させるには至っていない.ニフェカラントに関しても同様で,リドカインとの比較において生存入院を増加させ
ているが,生存退院,または神経学的後遺症のない退院をエンドポイントとした場合の有益性は示されていない435,436).VF,無脈性VT において,質の高い
CPRや早期除細動が抗不整脈薬投与より重要であり,電気ショック抵抗性VF,無脈性VT に対するアミオダロンおよびニフェカラントの静脈投与はエビデンス
の多寡により本ガイドラインのクラス分類ではそれぞれ クラス IIa クラス IIb とした.
VF,無脈性VT に対して通常のCPR だけでは,自己心拍再開,神経学的後遺症なく退院まで達成できる可能性は決して高いとはいえない.現在,通常の
CPR に加え,経皮的心肺補助装置(percutaneous cardiopulmonary support system:PCPS)を組み合わせることによって,また急性冠症候群患者におい
ては通常のCPR に加え,経皮的心肺補助装置(percutaneous cardiopulmonary support system: PCPS)やPCI を組み合わせることによって臨床転帰を
改善させる試みが行われ,良好な成績が報告されている437).臨床経過からSTEMI が疑われる患者では,心電図所見が明らかでなくても,電気ショック,心
肺蘇生,血管収縮薬,そして抗不整脈薬に反応しないVF,無脈性VT に対しては大動脈内バルーンパンピング(intra-aortic balloon pumping:IABP)や体外
膜型人工肺(extracorporeal membrane oxygenation:ECMO)などによって体外循環を確立させるのと同時にPCI による緊急血行再建術を考慮する.
- Home
- VI. 入院後早期の管理
- 4. 心筋梗塞後の不整脈
- 4.1 心室不整脈
- 4.1.1 心室細動(ventricular fibrillation:VF),無脈性心室頻拍(ventricular tachycardia:VT)

