

ST上昇型急性心筋梗塞の診療に関するガイドライン(2013年改訂版)
Guidelines for the management of patients with ST-elevation acute myocardial infarction
(JCS 2013)
STEMI 患者
虚血性胸痛と
ST 上昇>1mm 持続発症からの時間は?
12 時間以上3 時間以内
はい3~12時間
はい
再灌流徴候*あり再灌流徴候*なし
いいえはい
いいえ
いいえ 搬送時間を考慮し90 分以内にデバイスによる再灌流可能か?
24 時間以内にPCI が可能な施設へ搬送
搬送時間を考慮し90 分以内かつ発症12 時間以内にデバイスによる再灌流可能か?
搬送先と相談し,血栓溶解療法を考慮
原則は緊急PCI 施設へ搬送
長時間要するなら搬送先と相談し血栓溶解療法実施を考慮
ただちにPCI が可能な施設へ搬送
虚血性胸痛と
ST 上昇>1mm 持続発症からの時間は?
12 時間以上3 時間以内
はい3~12時間
はい
再灌流徴候*あり再灌流徴候*なし
いいえはい
いいえ
いいえ 搬送時間を考慮し90 分以内にデバイスによる再灌流可能か?
24 時間以内にPCI が可能な施設へ搬送
搬送時間を考慮し90 分以内かつ発症12 時間以内にデバイスによる再灌流可能か?
搬送先と相談し,血栓溶解療法を考慮
原則は緊急PCI 施設へ搬送
長時間要するなら搬送先と相談し血栓溶解療法実施を考慮
ただちにPCI が可能な施設へ搬送
STEMI 患者
FMC(あるいはdoor)‒デバイス時間を90 分以内にできるか?
FMC(あるいはdoor)‒デバイス時間を90 分以内にできるか?
虚血性胸痛とST 上昇>1mm 持続
原則として緊急PCI を選択
(長い待機時間,広い梗塞範囲などでは血栓溶解療法も考慮)
高リスクであるか検討し,血栓溶解療法もしくはPCI を考慮
発症からの時間は?
12 時間以上3 時間以内
はい3~12時間
いいえはいはい
早期冠動脈造影を考慮(24~72 時間)
さらに残存虚血,心筋生存性を評価し
治療方針を決定
緊急冠動脈造影,
適応があればPCI(FMC〈あるいはdoor〉‒デバイス時間90 分以内を目標)
あるいはCABG
いいえ いいえ
FMC(あるいはdoor)‒デバイス時間を90 分以内にできるか?
FMC(あるいはdoor)‒デバイス時間を90 分以内にできるか?
虚血性胸痛とST 上昇>1mm 持続
原則として緊急PCI を選択
(長い待機時間,広い梗塞範囲などでは血栓溶解療法も考慮)
高リスクであるか検討し,血栓溶解療法もしくはPCI を考慮
発症からの時間は?
12 時間以上3 時間以内
はい3~12時間
いいえはいはい
早期冠動脈造影を考慮(24~72 時間)
さらに残存虚血,心筋生存性を評価し
治療方針を決定
緊急冠動脈造影,
適応があればPCI(FMC〈あるいはdoor〉‒デバイス時間90 分以内を目標)
あるいはCABG
いいえ いいえ
STEMI において最も重要なことは,いかに発症から再灌流までの総虚血時間を短くするかである.再灌流治療としては通常,血栓溶解療法とPCI があげられるが,いずれの治療法においてもできるだけ早期に再灌流を得ることが予後を改善する64,72).治療目標は,血栓溶解療法においてはfirst medical contact(あるいはdoor)-to-needle timeを30 分以内に,PCI ではfirst medical contact(あるいはdoor)-to-device time を90 分以内にすることである(図6).
治療法選択における血栓溶解療法とPCI の優劣に関しては,発症からの時間,PCI 可能な施設への搬送に要する時間,出血のリスク,ショックや心不全合併などの高リスクであるか否かなどの要因により異なる.発症からの時間については,発症3 時間以内の早期例では血栓溶解療法のPCI に劣らない治療成績が報告されている217,218).血栓溶解療法とPCI を比較した無作為臨床試験の解析結果では,血栓溶解療法に対するPCI の死亡率減少における有効性はPCI の血栓溶解療法に
対する遅延が60 分以内の場合に限られ,病院間の患者移送でPCI 治療が60 分以上遅れるような場合には,血栓溶解療法に対する死亡率減少効果の優位性は損なわれることが示されている94).
わが国では諸外国と比較してPCI 可能な施設が多く,従来からPCI がSTEMI に対する治療として選択される割合が高い219).血栓溶解療法が禁忌の患者,不成
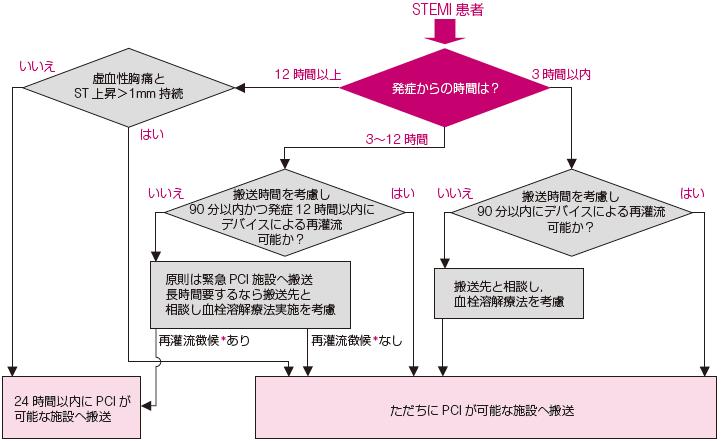
功の患者,心原性ショックの患者,60分以内にPCI治療が可能な患者,発症から3 時間以上経過した症状が改善しない患者については,ただちにPCI 施行可能な施設に搬送するべきである217,218)(図7).
治療法選択における血栓溶解療法とPCI の優劣に関しては,発症からの時間,PCI 可能な施設への搬送に要する時間,出血のリスク,ショックや心不全合併などの高リスクであるか否かなどの要因により異なる.発症からの時間については,発症3 時間以内の早期例では血栓溶解療法のPCI に劣らない治療成績が報告されている217,218).血栓溶解療法とPCI を比較した無作為臨床試験の解析結果では,血栓溶解療法に対するPCI の死亡率減少における有効性はPCI の血栓溶解療法に
対する遅延が60 分以内の場合に限られ,病院間の患者移送でPCI 治療が60 分以上遅れるような場合には,血栓溶解療法に対する死亡率減少効果の優位性は損なわれることが示されている94).
わが国では諸外国と比較してPCI 可能な施設が多く,従来からPCI がSTEMI に対する治療として選択される割合が高い219).血栓溶解療法が禁忌の患者,不成
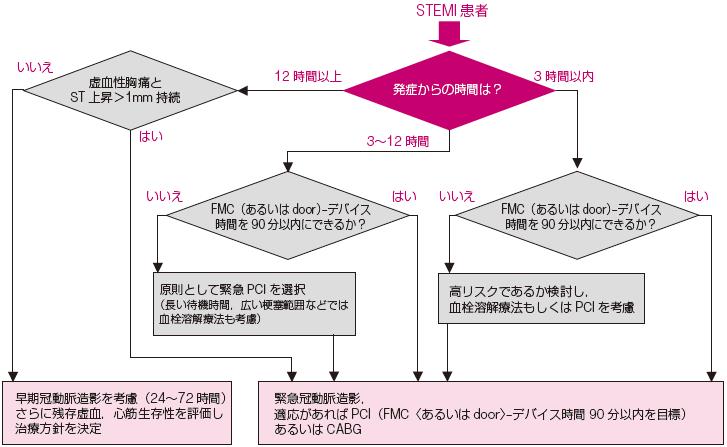
功の患者,心原性ショックの患者,60分以内にPCI治療が可能な患者,発症から3 時間以上経過した症状が改善しない患者については,ただちにPCI 施行可能な施設に搬送するべきである217,218)(図7).
V. 再灌流治療
図6 緊急PCI が施行可能な施設におけるSTEMI への対応アルゴリズム
心原性ショック(または進行した左心不全)の場合,発症36 時間以内かつショック発現18 時間以内はPCI,外科手術を検討する.
FMC:first medical contact.
FMC:first medical contact.
図7 緊急PCI が施行できない施設におけるSTEMI への対応アルゴリズム
心原性ショック(または進行した左心不全)の場合,発症36 時間以内かつショック発現18 時間以内はPCI,外科手術施行可能
施設へ搬送する.
*:胸痛の消失,ST 上昇の軽減,T 波の陰転化など.
施設へ搬送する.
*:胸痛の消失,ST 上昇の軽減,T 波の陰転化など.
●1. 血栓溶解療法
●2. 経皮的冠動脈インターベンション(PCI)
●3. 血栓溶解療法後のPCI
●4. 緊急CABGによる再灌流ならびに合併症修復術
●5. 再灌流の評価
●6. 再灌流後の心筋保護と再灌流傷害
●7. 再灌流治療の補助療法としての抗血栓薬
●8. 再灌流補助薬
●9. 再灌流時の不整脈とその治療
●10. 造影剤腎症について
- Home
- V. 再灌流治療